«Не ешьте много жирного, иначе будет высокий холестерин». Такое предупреждение мы слышим достаточно часто. Может сложиться впечатление, что холестерин играет в организме только негативную роль. Однако это не так: ведь существует, как «плохой», так и «хороший» холестерин, который очень важен для здоровья.
- Что такое холестерин?
- Для чего организму нужен холестерин
- Хороший холестерин: что это такое?
- Что в нем хорошего и плохого?
- Роль «хорошего» и «плохого» холестерина
- Когда холестерин плохой, а когда хороший?
- Причины повышения «плохого» холестерина
- Нездоровый образ жизни
- Возраст и заболевания
- Генетика
- Показание к назначению исследования
- Диагностика и нормы холестерина
- Как расшифровать анализ?
- Норма холестерина в крови у женщин
- Как узнать уровень «хорошего» холестерина
- Как повысить уровень «хорошего» холестерина
- Как проявляется повышение уровня холестерина
- Что делать при повышенном холестерине
- Как понизить холестерин
Что такое холестерин?
Холестерин – это органическое соединение, которое по своей химической формуле является спиртом.
Многие исследователи относят холестерин к липидам (жирам), но точнее всего назвать его жироподобным соединением. Основная особенность, подтверждающая, что холестерин – это «родственник» жиров, это его нерастворимость в воде.
Для чего организму нужен холестерин
Холестерин относится к классу липидов. Около 20% вещества организм получает с продуктами. Но большая его часть (порядка 80%) продуцируется печенью.
И даже, если холестерин не будет совершенно поступать извне, он все равно будет вырабатываться организмом в необходимых количествах.
Но норма холестерина в день, поступающего с пищей, не должна превышать 250 мг, что эквивалентно 200 г свинины или 50 г печени.
Холестерин – важнейший элемент для построения клеток. Также он участвует в процессах обмена, в выработке половых гормонов, витамина D3 и желчных кислот.
Вещество не может самостоятельно перемещаться по кровяному руслу, так как оно не растворимо в воде. Для своего передвижения ХС использует специальные белки.
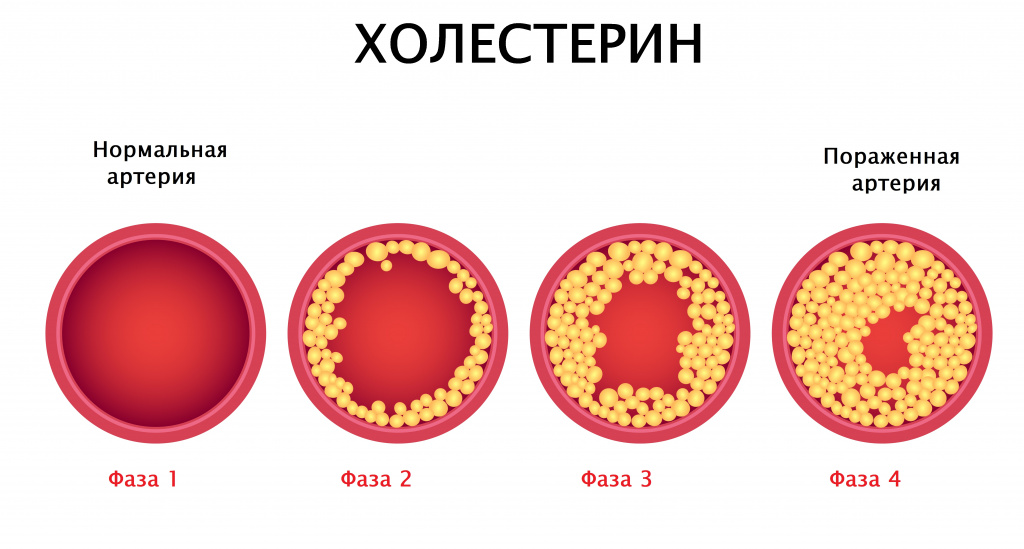
Соединяясь с ними, холестерин образует комплексы – липопротеины (ЛП). Одни из них (ЛПВП) обладают высокой плотностью – это «хороший» холестерин, выводящий из организма лишний жир.
Плотность других комплексов (ЛПНП) – низкая. Такой холестерин оседает на сосудистых стенках, формируя бляшки и способствуя развитию атеросклероза. Поэтому он считается «плохим».
Также «плохим» ХС считаются липопротеины очень низкой плотности (ЛПНП), переносящие триглицериды (вещества, накапливающиеся в клетках жировой ткани).
Триглицериды тоже провоцируют развитие атеросклероза. Суммарное количество всех липопротеинов составляет общий холестерин, норма для мужчин и женщин разная.
Показатели холестерина нестабильны, они зависят от пола и возраста.
Хороший холестерин: что это такое?
Хорошим холестерином называют отдельную группу липопротеинов крови, так называемые липопротеины высокой плотности, они же ЛПВП или HDL.
Раз «липопротеин» — значит, речь идет о соединениях протеинов (транспортных белков) и липидов (жиров). Жиры нерастворимы в воде (и в плазме крови, соответственно, тоже), поэтому чтобы их транспортировать, нужно прицепить их к белкам.
Таким образом, холестерин и триглицериды в сочетании с белками-апопротеинами приобретают возможность перемещаться вместе с кровью.
ЛПВП занимаются благим делом: они переносят в своем составе холестерин, неиспользованный организмов, в печень, где тот утилизируется до желчных кислот.
Вот за это ЛПВП и назвали «хорошим» холестерином. Считается, что чем показатель ЛПВП больше — тем лучше, ведь с этими липопротеинами холестерин выводится из организма, и угроза атеросклероза падает.
А чем ЛПВП ниже — тем хуже, ведь тогда холестерин непременно складируется в стенках артерий и станет причиной множества разнообразных патологий.
Повышенный уровень ЛПВП у пожилых людей с сахарным диабетом связан с лучшей работой мозга и более высокими показателями когнитивных функций (память, мышление, концентрация внимания и т. п.).
Напомним, чем врачам не нравится плохой холестерин — липопротеины низкой плотности.
Он способствует отложению холестерина в стенках артерий и формированию атеросклеротических бляшек. Как результат, развивается атеросклероз и возрастает риск различных болезней сердца и сосудов.
Что в нем хорошего и плохого?
Постоянно «ругая» это вещество, народ забывает, что оно человеку необходимо, поскольку приносит немало пользы. Что хорошего в холестерине и почему его нельзя вычеркивать из нашей жизни?
Итак, его лучшие стороны:
- Вторичный одноатомный спирт, жироподобное вещество, называемое холестерином, в свободном состоянии совместно с фосфолипидами входит в состав липидной структуры клеточных мембран и обеспечивает их стабильность.
- Холестерин в человеческом организме, распадаясь, служит источником образования гормонов коры надпочечников (кортикостероидов), витамина D3 и желчных кислот, играющих роль эмульгаторов жиров, то есть, он является предшественником высокоактивных биологических веществ.
Но с другой стороны холестерин может быть причиной различных неприятностей:
- Холестерин является виновником желчнокаменной болезни, если его концентрация в желчном пузыре переходит допустимые границы, он плохо растворяется в воде и, достигнув точки осаждения, образует твердые шарики – желчные камни, которые могут закупоривать желчный проток и препятствовать прохождению желчи. Приступ нестерпимых болей в правом подреберье (острый холецистит) обеспечен, без больницы не обойтись.
- формирование холестериновой бляшки со снижением кровотока и риском закупорки сосуда. Одной из главных отрицательных особенностей холестерина считают его непосредственное участие в образовании атеросклеротических бляшек на стенках артериальных сосудов (развитие атеросклеротического процесса). Эту задачу выполняют так называемые атерогенные холестерины или липопротеины низкой и очень низкой плотности (ЛПНП и ЛПОНП), на долю которых приходится 2/3 от общего количества холестерина плазмы крови. Правда, «плохому» холестерину пытаются противодействовать антиатерогенные липопротеины высокой плотности (ЛПВП), защищающие сосудистую стенку, однако их в 2 раза меньше (1/3 от общего количества).
Пациенты нередко между собой обсуждают плохие свойства холестерина, делятся опытом и рецептами, как его понизить, однако это может быть бесполезным, если все делать наобум.
Несколько снизить уровень холестерина в крови (опять-таки – какого?) поможет диета, народные средства и новый образ жизни, направленный на укрепление здоровья.
Для успешного решения вопроса, нужно не просто брать за основу общий холестерин, чтобы изменять его значения, необходимо разобраться, какую из фракций следует понизить, чтобы другие сами пришли в норму.
Роль «хорошего» и «плохого» холестерина
Холестерин (общий холестерол) – жироподобное вещество, необходимое для нормального функционирования клеток организма, переваривания пищи и синтеза многих гормонов.
Но если его слишком много, повышается риск развития ишемической болезни сердца или инсульта. Именно поэтому диета при повышенном холестерине имеет важное значение.
Вместе с экспертами Роскачества, доктором медицинских наук Марият Мухиной и кардиологом Марией Королёвой, мы расскажем, о чем говорит повышенный уровень холестерина, какие продукты обязательно должны присутствовать в рационе питания и что исключить при повышенном холестерине.
Холестерин по кровеносной системе переносят сложные белки – липопротеины.
Когда холестерин плохой, а когда хороший?
Органическое соединение не существует самостоятельно, а постоянно обволакивается липопротеинами — сочетанием белков, жиров и других компонентов.
Хороший холестерин принято называть липопротеином высокой плотности (ЛПВП), плохой — липопротеином низкой плотности (ЛПНП). Реже еще выделяют очень плохой холестерин — липопротеин с очень низкой плотностью (ЛПОНП).
В первом случае холестерола в соединении немного, так как основную массу занимает белок. ЛПВП оперативно поступает в печень, а потом, нигде не останавливаясь, уходит с желчью.
ЛПНП же состоит в большинстве своем из холестерола. Выводится такое вещество сложнее. Оно задерживается на стенках сосудов, тем самым закупоривая их.
Это может привести к сердечно-сосудистым заболеваниям. Липопротеины низкой плотности склонны накапливаться с возрастом. ЛПОНП — это крайне опасный липид.
Его повышенное значение приводит к большому количеству осложнений сердца и сосудов. Он соединяется с межклеточной жидкостью внутри артерии, что приводит к образованию липидных пятен — начальной стадии бляшкообразования.
Норма холестерина в крови у мужчин и женщин отличается не только в зависимости от пола, но и от возраста. Подробнее об этом расскажем ниже.
Причины повышения «плохого» холестерина
- Жирная пища
- Мало спорта
- Лишний вес
- Курение
- Алкоголь
- Генетика
- Возраст
- Заболевания
Нездоровый образ жизни
«Плохой» холестерин (ЛПНП) повышается из-за употребления жирной пищи, недостаточной физической нагрузки, избыточного веса, курения и употребления алкоголя.
Возраст и заболевания
«Плохой» холестерин может повышаться с возрастом или в связи с такими заболеваниями, как гипертония и диабет. Холестерин – это строительный материал клетки.
Повышение холестерина может говорить о том, что организм «ремонтирует», обновляет ткани или органы. А это значит, что где-то в вашем организме может протекать деструктивный процесс.
Его необходимо найти! Возможно, это скрытое воспаление либо деструкция каких-то тканей, поэтому, проверяя липидный спектр, проверяйте и гормональный профиль, сделайте коагулограмму и биохимию крови.
Генетика
Часто причиной высокого уровня «плохого» холестерина бывает генетическая предрасположенность.
Нередко у молодых людей, ведущих здоровый образ жизни, анализ на липидный профиль неожиданно показывает чрезвычайно высокий уровень ЛПНП.
Это проявление наследственного заболевания – семейной гиперхолестеринемии (СГ), при котором холестерин хуже расщепляется в организме.
Без терапии СГ может привести к развитию сердечно-сосудистых заболеваний в очень молодом возрасте.
Но как только диагноз поставлен, заболевание можно лечить с помощью медикаментов, правильного питания и физической активности.
Ниже мы рассказываем, каким должен быть нормальный уровень холестерина, а затем о том, как снизить «плохой» холестерин, о продуктах питания и нюансах рациона при повышенном холестерине.
Показание к назначению исследования
Холестерин является строительным материалом клеточных мембран, из него образуются физиологически важные соединения: желчные кислоты, кортикостероидные и половые гормоны, витамин Д.
По своему химическому строению холестерин относится к классу спиртов, поэтому иногда его называют «холестерол». Холестерин могут синтезировать все клетки организма, но большая часть производится в печени и чуть меньше поступает с пищей.
Холестерин нерастворим, поэтому для попадания в ткани ему нужны транспортные комплексы — липопротеины.
Холестерин в крови всегда связан с липопротеинами (различают хиломикроны — ХМ, ЛПНП – липопротеины низкой плотности, ЛПВП – липопротеины высокой плотности, ЛПОНП – липопротеины очень низкой плотности).
Функция липопротеинов низкой плотности и липопротеинов высокой плотности – транспорт холестерина.
Основная роль липопротеинов низкой плотности (ЛПНП) заключается в переносе холестерина от печени к клеткам тканей для обеспечения их холестерином в соответствии с их потребностями.
Для обратного транспорта из клеток холестерин связывается с липопротеинами высокой плотности (ЛПВП), переносится в печень, где используется для синтеза желчных кислот, которые выводятся из организма.
Состав липопротеинов, циркулирующих в крови, не постоянен. Они находятся в динамическом равновесии между собой.
Под термином «общий холестерин» понимают холестерин, входящий в состав ЛПНП, ЛПВП и ЛПОНП. Общий холестерин (ХС) крови имеет прямое отношение к атеросклерозу.
Атеросклероз может поражать любые артерии, чаще всего коронарные. В результате развивается ишемическая болезнь сердца.
Реже поражаются периферические артерии, питающие нижние конечности; мозговые артерии, кровоснабжающие головной мозг; аорта, самый крупный сосуд нашего тела.
Атеросклероз начинается с повреждения эндотелия (внутренней оболочки артерий). Наиболее частыми факторами, вызывающими повреждение эндотелия служат вирусы и бактерии.
Через поврежденный эндотелий холестерин (в составе ЛПНП), циркулирующий в крови, проникает в сосуд. Этот процесс может продолжаться долгие годы, что приводит к формированию мягких бляшек в стенке сосудов.
Со временем поверх бляшек откладывается коллаген и накапливается кальций. Эндотелий становится тонким и ломким.
Уменьшенный просвет сосуда ограничивает кровоток и доставку кислорода к органу (например, сердцу).
При повышении артериального давления атеросклерозированный эндотелий может повреждаться, кровь проникает внутрь бляшки, активируется процесс свертывания крови и формируется тромб, который может частично или полностью закупорить сосуд.
Чем выше уровень холестерина крови, тем выше риск развития ишемической болезни сердца.
Повреждение связывают с холестерином в составе липопротеинов низкой плотности (ХС ЛПНП). Липопротеины высокой плотности играют защитную роль.
Чем выше уровень ХС ЛПНП и ниже ХС ЛПВП, тем больше риск развития ИБС.
Мониторинг уровня холестерина в крови рекомендован всем пациентам, относящихся к группе риска развития атеросклероза и его осложнений: курильщикам, гипертоникам (систолическое АД выше 140 мм рт.ст. или диастолическое АД выше 90 мм рт.ст.), больным сахарным диабетом 2-го типа (глюкоза натощак >6,0 ммоль/л), людям, чьи родственники имели в анамнезе раннее начало ИБС (инфаркт миокарда или нестабильная стенокардия у мужчин в возрасте < 55 лет, у женщин < 65 лет) или гиперлипидемию (повышение уровня липидов крови).
Кроме того, регулярное наблюдение следует проходить людям с абдоминальным ожирением (отложением жировой клетчатки в области живота и в верхней части туловища, с захватом шеи, лица, плечевого пояса), с хроническими заболеваниями почек.
C целью выявления сердечно-сосудистых заболеваний определение липидного профиля рекомендуется всем мужчинам старше 40 лет и всем женщинам старше 50 лет.
Диагностика и нормы холестерина
Знать уровень холестерина в крови необходимо каждому человеку, особенно после достижения 45-летия. Сделать это просто.
Достаточно обратиться в клиническую лабораторию и сдать кровь на соответствующий анализ (более простой вариант экспресс-теста можно приобрести в аптеке).
Перед сдачей пациент должен отказаться от курения, алкоголя и ряда лекарственных препаратов, а сама процедура проводится натощак.
Для анализа проводится забор крови из вены, результат может быть готов уже через несколько часов. Холестерин измеряется в ммоль/л или мг/дл, нормы для мужчин и женщин немного различаются.
| Мужчины | Женщины | ||
| ЛПНВ | ЛПВП | ЛПНВ | ЛПВП |
| 2,2–4,8 ммоль/л | 1,68ммоль/л | 1,9–4,5 ммоль/л | 1,42 |
Если показатель уровня плохого холестерина выше 5,2 ммоль/л, необходим более тщательный анализ липидного профиля.
Как расшифровать анализ?
Норма холестерина в крови не должна превышать 5,2 ммоль/л, однако даже значение концентрации, приближающееся к 5,0, не может давать полной уверенности в том, что все у человека хорошо, поскольку содержание общего холестерина не является абсолютно достоверным признаком благополучия.
Нормальный уровень холестерина в определенной пропорции составляют разные показатели, определить которые без специального анализа, называемого липидным спектром, невозможно.
В состав холестерина LDL (атерогенный липопротеин), кроме ЛПНП, входят липопротеины очень низкой плотности (ЛПОНП) и «ремнанты» (так называют остатки от реакции перехода ЛПОНП в ЛПНП).
Все это может показаться очень сложным, однако, если разобраться, то расшифровку липидного спектра может осилить любой заинтересованный.
Обычно при проведении биохимических анализов на холестерин и его фракции выделяют:
- Общий холестерин (норма до 5,2 ммоль/л или менее 200 мг/дл).
- Основное «транспортное средство» эфиров холестерина – липопротеины низкой плотности (ЛПНП). Они у здорового человека имеют свои 60-65% от общего количества (или уровень холестерина LDL (ЛПНП + ЛПОНП) не превышает 3,37 ммоль/л). У тех пациентов, кого уже затронул атеросклероз, значения ХС-ЛПНП могут заметно увеличиться, что происходит за счет снижения содержания антиатерогенных липопротеинов, то есть, этот показатель более информативен в отношении атеросклероза, чем уровень общего холестерина в крови.
- Липопротеины высокой плотности (холестерин HDL или ХС-ЛПВП), которых в норме у женщин должно быть больше, чем 1,68 ммоль/л (у мужчин нижняя граница другая – выше 1,3 ммоль/л). В иных источниках можно встретить несколько отличные цифры (у женщин – выше 1,9 ммоль/л или 500-600 мг/л, у мужчин – выше 1,6 или 400-500 мг/л), это зависит от характеристики реагентов и методики проведения реакции. Если уровень холестеринов ЛПВП становится меньше допустимых значений, они не могут в полной мере защищать сосуды.
- Такой показатель как коэффициент атерогенности, который указывает на степень развития атеросклеротического процесса, но не является основным диагностическим критерием, рассчитывается по формуле: КА = (ОХ – ХС-ЛПВП) : ХС-ЛПВП, нормальные его значения колеблются в пределах 2-3.
Анализы на холестерины предполагают не обязательное выделение всех фракций по отдельности.
Например, ЛПОНП можно легко вычислить из концентрации триглицеридов по формуле (ХС-ЛПОНП = ТГ : 2,2) или из общего холестерина вычесть сумму липопротеинов высокой и очень низкой плотности и получить ХС-ЛПНП.
Возможно, читателю эти вычисления покажутся не интересными, ведь приведены они лишь с ознакомительной целью (иметь представление о составляющих липидного спектра).
Расшифровкой в любом случае занимается врач, он же производит необходимые расчеты по интересующим его позициям.
Норма холестерина в крови у женщин
Допустимое значение для женщин проще отразить в таблице:
| Возраст | Норма (в ммоль/л) | ЛПВП (в ммоль/л) | ЛПНП (в ммоль/л) |
| 15-25 | 3,08-5,59 | 0,91-4,12 | 1,53-4,12 |
| 25-35 | 3,37-5-96 | 0,96-1,99 | 1,84-4,04 |
| 35-40 | 3,63-6,27 | 0,88-2,12 | 1,94-4,45 |
| 40-50 | 3,81-6,53 | 0,88-2,25 | 1,92-4,82 |
| 50-60 | 4,45-7,77 | 0,96-2,35 | 2,28-5,44 |
| 60-70 | 4,45-7,69 | 0,98-2,48 | 2,59-5,72 |
| от 70 и старше | 4,48-7,25 | 0,85-2,38 | 2,49-5,34 |
Женский организм в детородном периоде не дает плохому холестерина откладываться в сосудах. Но при нехватке такого органического соединения возрастает риск развития аменореи.
Из таблицы видно, что норма холестерина у женщин после 60 лет значительно повышается. Это происходит из-за того, что яичники уже не выполняют свои функции должным образом.
Именно после климакса женщины часто переносят сердечно-сосудистые заболевания, ожирение, сахарный диабет, остеопороз.
Повыситься вещество в крови может и при беременности, особенно, если женщине больше 40 лет.

Норма холестерина у мужчин в крови

Как узнать уровень «хорошего» холестерина
По внешним признакам — никак. При общем осмотре терапевт может направить вас на анализ крови на общий холестерин.
Этот анализ показывает сумму «плохого» и «хорошего» холестерина. Так что после такого исследования мы не знаем, каков вклад того или иного вида холестерина в «общий котел».
Для того чтобы определить уровень «плохого» и «хорошего» следует сдать анализ крови под названием «липидограмма» или «липидный спектр».
Показатель ЛПВП — это и есть ваш уровень «хорошего» холестерина. Если вы хотите иметь здоровое сердце и сосуды, сдайте анализ крови на липидограмму, оцените уровень ЛПВП.
А что делать, если этот уровень окажется низким? Сначала разберемся в причинах проблемы.
Главные факторы, из-за которых уровень хорошего холестерина может быть понижен:
- Курение;
- Малоподвижный образ жизни;
- Неправильное питание — особенно, если человек не ест рыбу и морепродукты.
Как повысить уровень «хорошего» холестерина
Чтобы повысить уровень липопротеина с высокой степенью плотности необходим комплекс мер — больше двигаться, наладить питание, избавиться от лишнего веса и избавиться от вредных привычек.
Разберемся подробней, что следует делать людям с низким уровнем «хорошего» холестерина.
В питании необходимо сделать ставку на употребление:
- жирных (морских) сортов рыбы — рыбу нужно есть не менее 2-3 раз в неделю;
- растительных масел, богатых ненасыщенными жирами — это, в первую очередь, оливковое, кунжутное, соевое и рапсовое масла;
- достаточное количество клетчатки, которая способна сбалансировать уровень «плохого» и «хорошего» холестерина — рекордсменами по содержанию клетчатки являются фрукты (яблоки, груши, бананы), цитрусовые, ягоды (финики, инжир, слива, малина), овощи (практически все виды капусты, шпинат, тыква), все виды бобовых, цельнозерновой хлеб и макаронные изделия из цельнозерновой муки.
При этом необходимо отказаться/или снизить употребление:
- красного мяса — употреблять не чаще 1-2 раз в неделю (можно и реже);
- жирного, жареного, копченого;
- полуфабрикатов и колбас;
- молочных продуктов;
- мучного (в том числе макаронных изделий) и сладостей;
- маргарина.
И, конечно же, нужно вести активный образ жизни.
Во-первых, он будет способствовать поддержанию хорошей физической формы, во-вторых, при правильном питании позволит похудеть — похудение даже на 3 кг ведет к увеличению «хорошего» холестерина в крови.
Как проявляется повышение уровня холестерина
Симптомов, указывающих на повышение уровня плохого холестерина, не существует. В этом заключается основная опасность последствий.
Только регулярные профилактические обследования могут указать на риски и дать своевременные рекомендации по устранению первых признаков образования бляшек на стенках кровеносных сосудов.
Без сдачи крови на анализ определить, сколько в крови содержится холестерина, невозможно.
Это может только проявиться одновременно со случившимся инсультом, выявленным заболеванием сердечнососудистой системы или диагностированным атеросклерозом.
Не всегда удается вернуть пациенту высокое качество жизни после острого состояния, вызванного неконтролируемым холестерином.
Нередко инфаркт или инсульт диагностируется уже при вскрытии, и причиной, вызвавшей это состояние, является большое число бляшек на стенках сосудов.
Поэтому не стоит ждать проявления высокого уровня холестерина. Разумнее всего сохранить себе жизнь, сдавая раз в полгода кровь на анализ.
Что делать при повышенном холестерине
В зависимости от того, насколько высоким стал уровень холестерина, врач определяет тактику лечения.
На начальных стадиях рекомендуется скорректировать ежедневный рацион и добавить обязательную физическую активность. Утренняя зарядка не является активным времяпрепровождением.
Важно каждый день совершать пробежку. Лучше, если это будет пробежка на свежем воздухе. Если нет возможности совершать занятия физкультурой на улице, можно организовать полноценные занятия в условиях квартиры.
Но их обязательно придется дополнить прогулкой. Можно, добираясь на работу, пару остановок общественного транспорта пройти пешком – это будет прекрасной альтернативой пробежке.
Людям с лишним весом обязательно стремиться привести индекс массы тела в норму. Для этого обязательна коррекция ежедневного меню, дополненная ограничениями объемов порций.
Людям же из группы риска, например, страдающим сахарным диабетом, может быть назначено медикаментозное лечение в качестве дополнения к обязательной коррекции образа жизни.
Как понизить холестерин
Существует несколько стратегий, чтобы привести показатели в норму. Первая, многокомпонентная, рассчитана на комплексную коррекцию образа жизни и включает в себя:
- Прохождение обследования для выявления заболеваний желудочно-кишечного тракта (ЖКТ) и желчевыводящих путей. Излишки холестерина, удаленные из кровеносного русла, хранятся в желчном пузыре. Но если работа органа нарушена, он может оказаться переполненным. Соответственно, для новых порций места уже не останется. Поэтому «хороший» ХС из-за отсутствия необходимости вырабатываться не будет, а «плохой» продолжит циркулировать по крови.
- Повышение физической активности – даже полчаса занятий спортом улучшают показатели. Также выполнение упражнений запускает большое количество биохимических процессов, направленных на синтез гормонов и восстановление клеток.
- Прогулки – если нет возможности заниматься спортом, включите в свой распорядок дня обязательную прогулку. Ходьба снижает риск патологий ССС, помогает похудеть и укрепляет мышцы.
- Борьбу со стрессом – стрессовое состояние нередко повышает артериальное давление (АД) и увеличивает риск атеросклероза. Бороться со стрессом помогают упражнения для расслабления и медитация.
Второй путь – применение статинов. Это очень популярные препараты, снижающие в организме выработку ферментов, необходимых для синтеза холестерина.
Они обладают высокой эффективностью, но принимать статины можно не всем.
Препараты этой группы противопоказаны при патологиях печени и злоупотреблении алкоголем. Их использование должно быть обязательно согласовано с врачом.
- https://www.zdorovieinfo.ru/stati_Serdtse_i_sosudy/chto-takoe-plohoy-i-horoshiy-holesterin2/
- https://Megapteka.ru/specials/norma-holesterina-v-363
- https://MedAboutMe.ru/articles/khoroshiy_kholesterin_vsegda_li_on_khorosh/
- https://clinic-a-plus.ru/articles/gematologiya/1137-kholesterin-v-krovi-znachenie-analiz-i-otkloneniya.html
- https://rskrf.ru/tips/eksperty-obyasnyayut/dieta-pri-povyshennom-kholesterine/
- https://express-med-service.ru/stati/kholesterina-v-krovi/
- https://www.invitro.ru/moscow/library/labdiagnostika/24554/
- https://med-ram.ru/bolezni/kak-ponizit-plohoy-holesterin-povysit-horoshiy
- https://DoctorPiter.ru/zdorove/zashitnik-sosudov-kak-povysit-uroven-khoroshego-kholesterina-v-krovi-id826583/
- https://AptStore.ru/articles/o-chem-signaliziruet-povyshennyy-kholesterin/
- https://Megapteka.ru/specials/holesterin-norma-u-488







